Nel 2013 la spesa complessiva per la digitalizzazione della Sanità italiana si è ridotta del 5%, contrazione che si cumula con quella dell’anno precedente e che riguarda soprattutto le strutture sanitarie, dove la spesa tecnologica è crollata dell’11% in un anno. Più di qualsiasi dichiarazione o enfatico proclama, questi sconfortanti dati misurano nel concreto l’impegno posto dai vertici politici del Paese (in questa e nelle passate legislature) nella modernizzazione di un sistema che, pur presentando alcuni casi di eccellenza, oltre a offrire una qualità media delle prestazioni sanitarie inferiore alla media europea, mostra un costante decadimento in termini di efficienza generale e, soprattutto, evidenzia uno scarso orientamento verso una maggiore focalizzazione sulle esigenze del cittadino-paziente in termini di migliore accesso ai servizi.

Mariano Corso – Responsabile Scientifico dell’Osservatorio Ict in Sanità della School of Management del Politecnico di Milano
Una contrazione degli investimenti in innovazione non può che portare all’inevitabile declino del sistema: “L’investimento in nuove tecnologie andrebbe invece concepito nel quadro del passaggio a un nuovo modello integrato e intelligente; uno ‘Smart care System’, in grado di prendersi carico dei pazienti nelle fasi acute e a livello ospedaliero così come nell’assistenza domiciliare e sociale, con una governance condivisa dell’innovazione in cui l’Ict abiliti la collaborazione tra i diversi attori. Alla Sanità italiana oggi serve un percorso di innovazione digitale, che però non può essere ricondotto alla sola tecnologia”, ha infatti dichiarato Mariano Corso, Responsabile Scientifico dell’Osservatorio Ict in Sanità della School of Management del Politecnico di Milano alla presentazione, avvenuta qualche mese fa, dei risultati dell’indagine condotta dall’Osservatorio. Basata su un’analisi empirica che, attraverso survey e studi di caso, ha coinvolto circa 300 attori (Cio, Direttori Generali, Direttori Amministrativi, Direttori Sanitari, Direttori Sociali, Medici Specialisti, Referenti Regionali), l’indagine si è avvalsa anche della collaborazione con Doxapharma e la Fimmg (Federazione Italiana Medici Medicina Generale), coinvolgendo 703 medici di medicina generale e 1001 cittadini rappresentativi della popolazione italiana. “È necessaria una riforma del modello di cura e assistenza – ha proseguito il docente – in cui le tecnologie digitali mettano in rete il sistema, spostando i servizi dalle strutture residenziali verso il territorio e la gestione domiciliare, superando quella separazione esistente tra prestazioni sanitarie e servizi socio-assistenziali, che è oggi causa di disottimizzazione e di atteggiamenti di deresponsabilizzazione a danno della finanza pubblica e, soprattutto, dei cittadini più deboli. Per rilevanza sociale e peso sui conti pubblici, questa revisione dovrebbe essere una priorità del Governo, il vero cuore dell’Agenda digitale italiana. Ma così non è: la spesa Ict risulta ancora bassa e frammentata tra Regioni, Aziende Sanitarie e Comuni, nel Governo non c’è una regia unica per le politiche sanitarie e sociali, l’Agenzia per l’Italia Digitale non ha identificato la Sanità Elettronica come priorità e la roadmap per l’implementazione del Fascicolo Sanitario Elettronico, che rappresenta il cuore dell’azione del Governo sull’eHealth, appare di difficile realizzazione”.
La spesa sanitaria italiana
Il Sistema Sanitario italiano è oggi tra i meno costosi d’Europa (3.012 dollari di spesa sanitaria pro capite, oltre un terzo inferiore alla media dell’area Euro) e la spesa Ict, con i suoi 1,17 miliardi di euro, rappresenta appena l’1,1% della spesa sanitaria pubblica, con una ripartizione che vede: 800 milioni di euro spesi dalle strutture sanitarie, con una riduzione dell’11% rispetto alla spesa 2012, che era già in calo sull’anno precedente; 295 milioni di euro spesi direttamente dalle Regioni, con un aumento del 5,4% rispetto alla spesa del 2012; 60 milioni di euro spesi dagli oltre 47.000 Medici di Medicina Generale (pari a 1.276 euro per medico), con un aumento del 11% rispetto al 2012; 19 milioni di euro spesi dal Ministero della Salute.
I principali ambiti sui quali si è concentrata la spesa Ict nel 2013 riguardano: la Cartella Clinica Elettronica, al primo posto con i suoi 58 milioni di euro, e una crescita dell’8% prevista nel 2014, ma con un livello di utilizzo delle funzionalità e di diffusione a livello di intera struttura parziali; seguono i sistemi di front end e le soluzioni Ict per la gestione amministrativa e delle risorse umane, entrambi con 38 milioni di euro; al quarto posto si piazzano gli investimenti in Business Continuity e Disaster Recovery (36 milioni di euro).
Le opportunità di innovazione
Dopo un’analisi delle numeriche del settore, l’Osservatorio Ict in Sanità si è interrogato su quali potrebbero essere ambiti di innovazione che, oltre a supportare un miglioramento del servizio, consentano un risparmio in termini economici. Una risposta viene dall’ipotesi di una totale adesione da parte delle strutture sanitarie italiane agli Shared Services, ovvero i servizi sanitari erogati centralmente dalle Regioni (o da centri servizi consortili o centralizzati) e forniti alle diverse strutture sanitarie in modo condiviso. L’Osservatorio stima che si potrebbero così risparmiare oltre 150 milioni di euro a livello nazionale per effetto delle economie di scala e di miglioramenti sull’efficienza delle infrastrutture e dei processi; questa modalità di erogazione dei servizi avrebbe inoltre un impatto positivo dal punto di vista organizzativo, grazie alla razionalizzazione e riallocazione delle risorse verso attività a maggior valore aggiunto. Tra i servizi più diffusi già erogati in modalità condivisa, ci sono servizi al cittadino e al territorio come Cup (Centro Unico di Prenotazione) e piattaforme di Tele-assistenza (31%), seguite dai servizi di connettività per e tra gli Enti (22%).
Altro ambito di attenzione riguarda la mobility in Medicina Generale. L’Osservatorio rileva una vasta diffusione di device mobili da parte dei medici (il 61% si serve di un PC portatile per svolgere la propria professione al di fuori dello studio, il 51% di uno smartphone e il 35% di un tablet), utilizzati per l’invio di certificati di malattia online (28%), la gestione della scheda individuale del paziente (15%) e i sistemi a supporto delle visite a domicilio su smartphone e tablet (15%). La possibilità di fruire di servizi Ict in mobilità al di fuori dello studio medico spesso è resa possibile da soluzioni cloud che consentono ai medici di accedere a informazioni sempre aggiornate e di inserire e modificare i dati sul paziente durante le visite a domicilio, utilizzando il dispositivo mobile che meglio si adatta alle proprie esigenze.
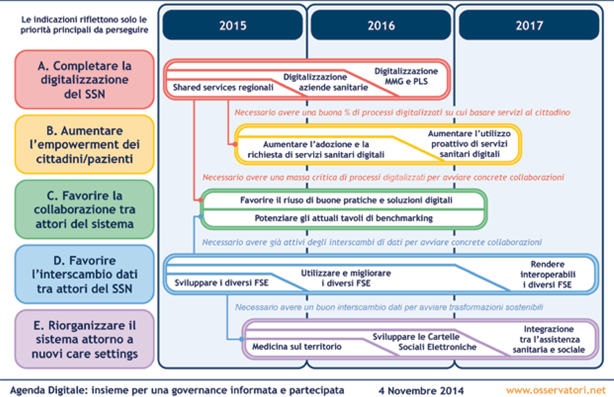
Ma come individuare il processo di realizzazione di quel nuovo modello per la Sanità italiana cui faceva riferimento Mariano Corso? L’Osservatorio Agenda Digitale della School of Management del Politecnico di Milano ci ha provato presentando, nel corso del Convegno “Agenda Digitale: insieme per una governance informata e partecipata” svoltosi a Roma agli inizi di novembre, una roadmap (figura) di quelli che ritiene siano gli interventi prioritari da realizzare nei prossimi tre anni: completare la digitalizzazione del Sistema Sanitario Nazionale (principalmente facendo leva sul potenziamento di servizi condivisi regionali, la digitalizzazione delle unità delle aziende sanitarie ad alta intensità documentale, e la completa digitalizzazione dei processi chiave per i medici di Medicina Generale); aumentare il coinvolgimento attivo di cittadini e pazienti; favorire la collaborazione tra gli attori del sistema; favorire l’interscambio dei dati tra gli attori del Sistema Sanitario Nazionale; riorganizzare il sistema attorno a nuovi care setting.
È infine doveroso riassumere la situazione di uno dei principali progetti abilitanti l’innovazione in ambito sanitario, il Fascicolo Sanitario Elettronico, per il quale, come previsto dalla legge 98/2013, tutte le Regioni hanno presentato al ministero della Salute i piani per il suo sviluppo e implementazione entro lo scorso 30 giugno. La legge prevede tre step: via libera (o comunicazione di eventuali osservazioni) da parte di Agid entro 60 giorni dalla presentazione dei progetti; obbligo da parte delle Regioni di istituire il Fse entro il 30 giugno 2015; realizzazione, a cura di Agid, dell’infrastruttura nazionale per l’interoperabilità entro il 31 dicembre 2015. Per quanto riguarda il primo step, l’Agid ha dichiarato di avere completato la valutazione dei progetti nel mese di agosto, ma di avere concordato con il ministero della Salute di comunicare i risultati della valutazione dopo il varo del Dpcm attuativo del Fascicolo Sanitario Elettronico (atteso fin da marzo 2014). Il secondo step ci sembra seriamente a rischio visto il ritardo del primo. Il terzo step, per il momento, è ancora un miraggio.












